赵磊医生的科普号
- 精选 肾移植后的注意事项
肾移植之后需要注意哪些事项? 我们常说“三分治,七分养”,肾移植也是一样,移植完以后有非常多的内容需要去做,关于肾移植术后的注意事项也是植友所关心的。今天就和大家分享一下肾移植术后的几个注意事项。 肾移植术后2周 肾移植术后两周是医生更需要关注的,因为术后两周不仅要关注肾移植免疫排斥反应、切口愈合情况等患者一般情况,还要教患者认识并了解一些免疫抑制剂。 这两周医生需要注意术后有无出血、尿瘘、淋巴漏、有无切口感染等情况,如果愈合良好,可在2周内拆线。术后患者已经开始服用免疫抑制剂,免疫抑制剂不是简单的吃上就行,而是需要定期的监测血药浓度,并且根据具体情况调节免疫抑制剂的用量。 术后2周患者要做的就是积极配合医生的治疗,遵从医嘱,出院后一定要记清医生交代的注意事项,并在规定的时间内随诊。 肾移植术后2周-6个月 在度过急性排斥反应的高发期(术后2周)之后,后面最重要的就是定期到医院检查(3月内每周1次,3-6月每两周1次。),并将检查结果给你的医生看。检查的主要内容:药物浓度、血常规、血糖、肾功能、肝功能、离子、血脂以及尿常规等。 患者平时在家要做的就是预防感染以及记录尿量、体温、体重、服用药物情况等内容。按要求服用免疫抑制剂,期间医生会根据具体情况调节用药(随诊重要)。 肾移植术后6个月-3年 移植过了半年以后,患者病情也相对稳定,这个时候基本上可以过着正常的生活,也就是一般体力的劳动和学习都是不影响的。 这段时间主要就是预防一些远期并发症和慢性排斥反应,并且注意观察药物的副作用,必要时记录下来。定期随访依然是十分必要的,随访时要向医生说明你这段时间遇到的问题和药物副作用,医生会根据这些和相关检查给你调药。这个时期的随访周期为1-2月1次。 肾移植术后3年以后 移植术后3年,移植的肾和人体基本上可以和平相处了,但是依然会有慢性排斥反应和并发症的可能,不同的人出现的概率和严重性是不同的。常见的一些并发症有骨质疏松、高血压、肿瘤、感染等,根据这些并发症的具体情况和检查,适当的调节免疫抑制的使用。这个时候还需要警惕一些肾病复发的可能。 随访的具体时间可以和医生相互协定,制定出最适合你的方案。 总结建议 我个人觉得最重要的就是定期的随诊,让医生帮助患者解决问题,给患者制定治疗和随访方案,而患者所要做的就是积极配合医生,听从医嘱! 第二就是调整个人的心态,心态是非常重要的,不过好在肾移植的患者都是从最低谷走过来的,所以得到移植的机会之后心情应该都是不错的。但是有些患者会“高兴”过头,特别注意保护这个肾,希望加大免疫抑制剂的用量来保护这个来之不易的移植肾。这种心情可以理解,但是这种行为绝对不可取,因为大量免疫抑制剂会带来很多全身性的问题,而且这些问题有的是致密的。免疫抑制剂会增加感染的风险,也会导致内分泌的紊乱,如果患者一般情况并不是很好,再加上免疫抑制过度,一些严重的感染是要命的!
赵磊 主任医师 北医三院 泌尿外科1826人已读 - 精选 膀胱癌小知识
膀胱癌是一种高发病率和高致死率的恶性肿瘤,同时也是泌尿系统中非常常见的一种恶性肿瘤,一般以50—70岁的患者居多,男性发病率要明显高于女性。 根据国家癌症中心发布的全国癌症统计数据来看,膀胱癌在我国男性泌尿系统肿瘤中的发病率仅略低于前列癌。 全国癌症统计数据 膀胱癌的早期症状 血尿是膀胱癌最常见和最早出现的症状,大约85%的膀胱癌患者中都会出现。血尿可能是无痛性的(无任何疼痛或其他不适),间歇性的(可自行停止或减轻),大多数患者为肉眼血尿,少部分为镜下血尿。而临床上表现较多的则是间歇性肉眼血尿,也就是说虽然有血尿出现,但会很快减轻甚至停止,给患者造成“病情好转”或者“已经治愈”的错觉,一旦因此忽视了病情,很容易错过早期最佳治疗时机。想要早发现膀胱癌,对血尿应该特别关注,特别是年龄在50—70岁的朋友。不过需要知道的是,血尿并不能简单粗暴的等同于膀胱癌,因为很多其它问题比如尿路感染、良性(非癌症)肿瘤,肾脏或膀胱中的结石等同样可能导致血尿的出现。 除了血尿之外,尿频、尿急、尿痛的膀胱刺激症状也有可能成为膀胱癌的早期表现,少数还会因肿瘤梗阻膀胱出口造成排尿困难,不过这种情况相对来说比较少,如果不放心还是去医院做个正规检查比较好。 诱发膀胱癌的主要因素 引起膀胱癌的因素有很多,除了遗传基因,还可能受后天环境污染以及不良生活习惯等诸多因素影响。 主要包括以下几点: 1.吸烟 吸烟是最为确定的致癌因素,而且并非只可能诱发肺癌。据统计,大概30%—50%的膀胱癌患者与吸烟有关。对于吸烟的人群来说,其膀胱癌的发病风险要比不吸烟者高2—6倍。不仅如此,随着吸烟者吸烟量越来越大,吸烟时间越来越久,发生膀胱癌的风险也在逐渐上升,而且在这一点上没有典型的性别差异,对于男性和女性都是如此。 2.饮酒或某些食物的刺激 研究显示,饮酒者的膀胱癌发病率是不饮酒者的2.53倍。另外大量摄入含脂肪、胆固醇类食物、油煎油炸食物等,包括直接饮用经氯消毒的自来水,都可能使膀胱癌发病风险增加。 3.职业因素影响 对于长时间接触某些化学工业产品(包括铝制品、煤焦油、沥青、染料、橡胶、煤炭气化等产业)的从业者,以及长期辐射暴露的工作者来说,发生膀胱癌的风险会显著增加,约20%的膀胱癌是受职业因素影响的。 4.慢性感染与异物 某些细菌、病毒、血吸虫以及膀胱结石等,长时间刺激膀胱也会增加发生膀胱癌的风险。 5.遗传因素 有膀胱癌家族病史的人发生膀胱癌的风险会明显增加。根据统计,若直系亲属中有膀胱癌患者,则其患病风险是亲属中没有膀胱癌患者的2倍以上。 6.缺乏运动 长时间保持坐姿而缺乏运动是现代人的通病。在此之前已经有多项研究和报道表明,久坐与很多疾病(包括癌症)呈明显正向相关。 美国纽约州布法罗的罗斯韦尔公园癌症研究所一项新的研究显示, 长时间久坐确实会增加患肾脏和膀胱癌的风险。研究人员对160名肾癌患者、208名膀胱癌患者和766名健康者进行研究后发现, 如果不经常运动, 患膀胱癌的风险会增加 73%,患肾癌的风险会增加 77%。这些发现为“缺乏运动可能是诱发癌症的重要危险因素” 这一观点提供了新的论据。 7.心理因素 关于癌症发生与心理因素的关系目前尚未特别明确,但可以确定的是,长时间处于萎靡、消极的负面情绪中,确实会带来一系列健康问题,比如直接影响食欲,造成睡眠不好等,这些都会直接或间接的削弱身体的免疫能力,因而可能增加患上癌症的风险。 如何预防膀胱癌 尽量远离或避免解除诱发膀胱癌的主要因素,应该从这几点入手: 1.戒烟戒酒,低脂饮食,增加蔬菜和水果的摄入; 2.增加饮水量,如果要喝自来水,应该烧开以后再喝(水烧开后可以去除掉余氯); 3.对密切接触致癌物质的从业人员,加强劳动保护; 4.对于遗传风险我们无法改变,但应该定期体检,早发现对治疗更有利; 5.适量运动,避免久坐; 6.保持平和的心态。 本文转自公众号“吴阶平泌尿外科中心”,略修改。
 赵磊 主任医师 北医三院 泌尿外科3064人已读
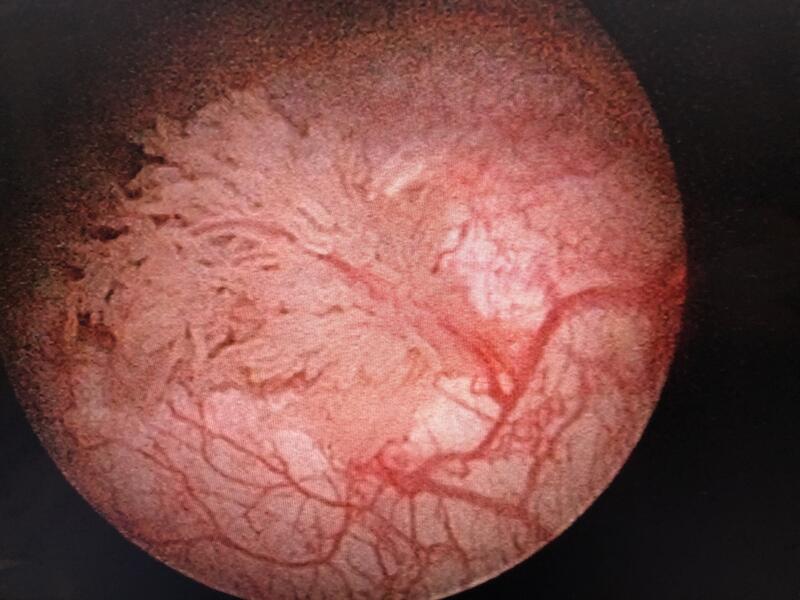
赵磊 主任医师 北医三院 泌尿外科3064人已读 - 精选 非肌层浸润性膀胱癌膀胱灌注治疗专家共识解读
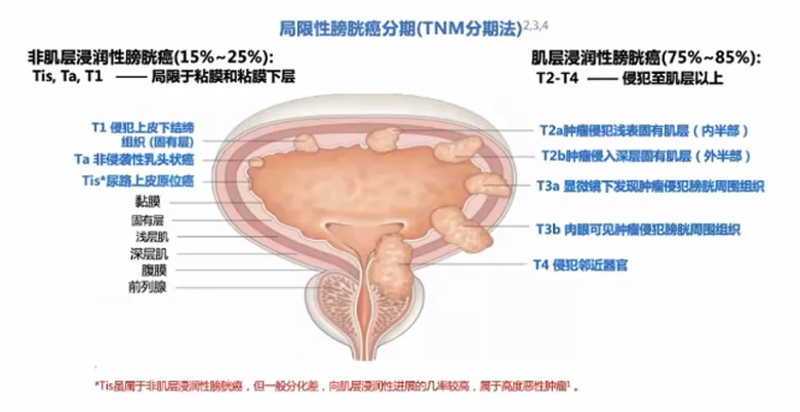
我国男性膀胱癌发病率位居全身恶性肿瘤的第七位,女性膀胱癌发病率排在第十位以后。 膀胱癌的分期 膀胱癌的分期指肿瘤浸润深度及转移情况,是判断膀胱癌预后最有价值的指标之一,目前普遍采用国际抗癌联盟(UICC)2017年第8版TNM分期法。 非肌层浸润性膀胱癌的诊断及治疗的首选方案为TURBT,其术后的肿瘤高复发率与TURBT不完全导致肿瘤细胞残留及TURBT术后膀胱内游离的肿瘤细胞立刻种植创面有关,因此,TURBT术后需进行辅助治疗,其常用的术后辅助治疗方法为膀胱灌注治疗。 非肌层浸润性膀胱癌危险分层 根据复发风险及预后的不同,可将NMIBC分为低、中、高三个危险度,近年来,在高危中又分出另一类——最高危(最高危NMIBC在拒绝或不适合进行膀胱根治性切除术的情况下可以进行膀胱灌注治疗)。 低危 必须同时具备以下条件:单发;Ta期;低级别(G1);肿瘤直径<3cm。 中危 除外低、高危的其他情况,包括肿瘤:多发;复发;Ta期低级别(G1-G2);肿瘤直径>3cm。 高危 Tis;具备以下任一条件:多发且复发的Ta期低级别;高级别(G3);T1期。 最高危 满足以下任何一项:T1期高级别癌合并原位癌;多发、复发或肿瘤直径>3cm的T1期高级别癌;TURBT后病理组织标本伴有淋巴血管浸润或特殊类型尿路上皮癌(腺样分化、鳞状分化、神经内分泌分化、浆细胞样改变和微乳头样改变等)。 膀胱灌注治疗 膀胱灌注治疗即通过向膀胱内注入细胞毒性药物直接杀伤肿瘤细胞或注入免疫抑制剂(如卡介苗(BCG)、干扰素等)直接杀伤肿瘤细胞或诱导体内非特异性免疫反应,从而降低肿瘤复发和进展的风险。 膀胱灌注治疗可以单独使用,亦可作为经尿道手术后的局部辅助治疗手段,对机体影响小,患者接受度较高,是目前泌尿外科最常见的操作之一。 膀胱灌注治疗方案 可根据危险分层,选择不同的膀胱灌注治疗方案: 低危 TURBT术后即刻进行单次剂量膀胱灌注化疗,后续可以不进行膀胱维持灌注。 中危 TURBT术后即刻进行单次剂量的膀胱灌注化疗。 有证据建议对复发频次平均每年≤1次的患者或欧洲癌症治疗研究组织复发评分<5分的患者进行术后即刻灌注,后续建议进行膀胱化疗药物或BCG灌注,灌注时间为1年。 高危 TURBT术后即刻进行单次剂量的膀胱灌注化疗,后续进行膀胱灌注和维持灌注,建议使用BCG或化疗药物,灌注时间为1-3年。 膀胱灌注治疗的禁忌症 膀胱灌注治疗的禁忌症为膀胱穿孔、肉眼血尿及急性泌尿系感染 灌注治疗的形式 即刻灌注 适用于低危、中危和高危NMIBC。 建议在术后24小时内完成,有条件者可以在手术室或术后6小时内完成。 诱导灌注 适用于中危和高危NMIBC,术后1-2周开始,每周1次,共6-8次。 维持灌注 适用于中危和高危NMIBC,诱导灌注结束后进行,每周2-4周1次,至灌注结束。 热灌注 适用于高危复发的NMIBC,通过热疗设备对膀胱灌注液局部加热,利用热能对肿瘤细胞的杀伤作用以及热能与化疗药物的协同作用,增强肿瘤细胞对药物的敏感性和通透性。 三大指南共同推荐TURBT术后即刻灌注化疗 膀胱灌注药物 细胞毒药物 即化疗药物,包括丝裂霉素C、表柔比星、吡柔比星、吉西他滨和羟基喜树碱等。膀胱灌注化疗的效果与尿液PH值、化疗药物的浓度和剂量均相关,其中,化疗药物浓度比药物剂量更为重要。 免疫抑制剂 最常用的药物为BCG,其他如干扰素和铜绿假单胞菌制剂也可用于膀胱灌注。 BCG膀胱灌注治疗膀胱肿瘤的确切作用机制尚未明确,目前认为,BCG对膀胱癌的治疗作用是通过直接杀伤肿瘤细胞或诱导体内非特异性反应引起TH1细胞介导的免疫应答,从而间接发挥抗肿瘤作用。 BCG膀胱灌注的适应症 对于低危NMIBC患者,BCG不能改变其病程,且不良反应发生率较高,因此不建议行BCG灌注治疗; 对于中危NMIBC患者可行BCG膀胱灌注治疗,但需要结合患者个体的具体情况; 对于高危NMIBC患者,BCG膀胱灌注可以降低膀胱癌的复发率,并能减少其进展。 BCG膀胱灌注的禁忌症 膀胱手术后2周内; 肉眼血尿患者; 有症状的泌尿系感染; 活动性结核患者; 正在服用免疫抑制剂或免疫功能低下的患者需慎用BCG。 BCG膀胱灌注的不良反应 BCG膀胱灌注的主要不良反应为尿频、尿急、尿痛等膀胱刺激征,全身系统性反应如高热(体温>39℃)、乏力等较为少见,其他不良反应如结核性败血症、前列腺炎、附睾炎和肝炎等较为罕见。 膀胱灌注治疗的体位变换 膀胱内灌注入化疗药物或免疫制剂后,患者可通过间断变换体位使膀胱内液体到达膀胱各壁粘膜。 目前国内外还没有随机对照的临床研究支持膀胱内灌注入药物后患者间断变换体位较不变换体位能降低NMIBC的复发率,但在条件允许的情况下,患者在膀胱内注入药物后保留药液期间可以适当间断变换体位。
 赵磊 主任医师 北医三院 泌尿外科2875人已读
赵磊 主任医师 北医三院 泌尿外科2875人已读 - 案例 肾结核
治疗前 患者患左肾结核,左输尿管结核多年,口服抗结核药多年,复查提示左肾结核破坏严重,功能基本丧失 治疗中 行腹腔镜单纯性左肾切除,术中操作困难,粘连及其严重。 治疗后 治疗后1月 恢复顺利,病理回报结核
 赵磊 主任医师 北医三院 泌尿外科144人已读
赵磊 主任医师 北医三院 泌尿外科144人已读 - 案例 左肾少见肿瘤
治疗前 中年女性,因为腹部不适检查发现左肾巨大占位,考虑左肾肿瘤 少见病理类型肿瘤可能。局部淋巴结转移可能 治疗中 行腹腔镜肾癌根治,淋巴结清扫 治疗后 治疗后7天 术后病理提示乳头状肾癌,淋巴结转移,分期T3N1Mx
 赵磊 主任医师 北医三院 泌尿外科57人已读
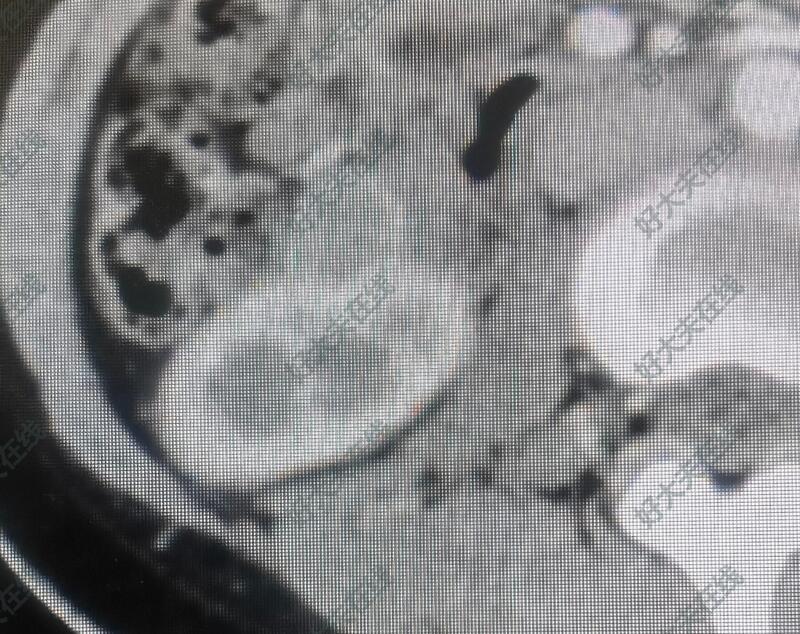
赵磊 主任医师 北医三院 泌尿外科57人已读 - 案例 右肾乏脂错构瘤
治疗前 青年女性,因为腹痛做检查,发现右肾占位,大小约为两厘米,强化有明显的增强。考虑右肾肿瘤可能性大。性质待定 治疗中 行腹腔镜右肾部分切除术,顺利,出血少 治疗后 治疗后1月 术后病理特殊,考虑pecoma,乏脂错构瘤合并淋巴管肌瘤病,结节性硬化症待查。
 赵磊 主任医师 北医三院 泌尿外科51人已读
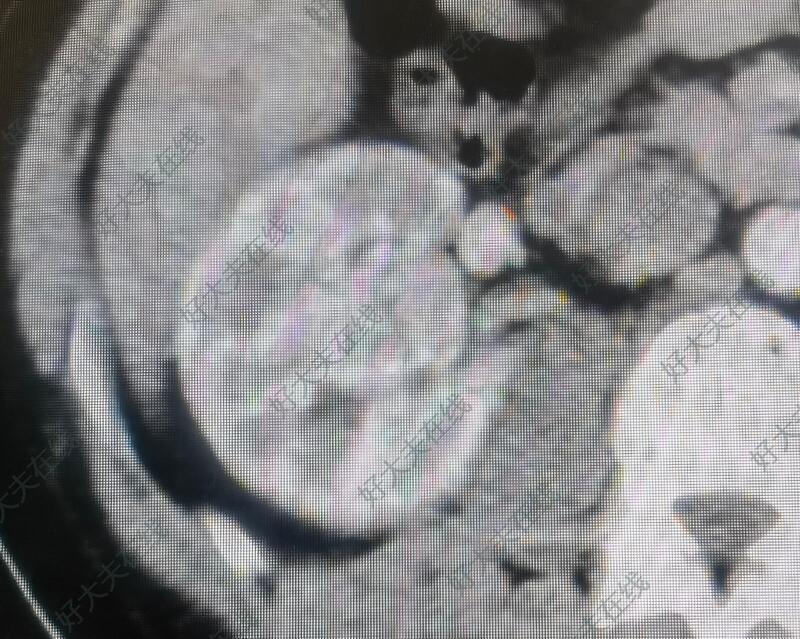
赵磊 主任医师 北医三院 泌尿外科51人已读 - 案例 右侧肾癌
治疗前 青年男性,无任何症状,偶然体检发现右肾肿瘤。术前检查提示肾癌可能性大。 治疗中 行腹腔镜右侧肾癌根治,顺利。 治疗后 治疗后7天 术后病理提示右肾透明细胞癌,临床分期T3a
 赵磊 主任医师 北医三院 泌尿外科278人已读
赵磊 主任医师 北医三院 泌尿外科278人已读 - 直播回放 前列腺增生是怎么一回事儿?
直播时间:2022年06月18日19:29主讲人:赵磊主任医师北京大学第三医院泌尿外科问题及答案:问题:五十多岁前列腺增生吃药缓解之后还要一直继续服药吗视频解答:点击这里查看详情>>>问题:良性前列腺
 赵磊 主任医师 北医三院 泌尿外科243人已读
赵磊 主任医师 北医三院 泌尿外科243人已读 - 医学科普 伤害前列腺的坏习惯
伤害前列腺的六个坏习惯前列腺号称是男人的“生命腺”,以下是伤害前列腺的六个坏习惯,在日常生活中需要[cp]前列腺害怕的六个坏习惯前列腺号称是男人的“生命腺”,以下是它害怕的六个坏习惯,在日常生活中需要
赵磊 主任医师 北医三院 泌尿外科365人已读 - 经验总结 献给所有外科医生:手术中的“不”!!
导语:如何做一个优秀的外科医生! 1.手术者自己做不到的事不要要求别人去做,身教重于言教。 2. 不要把手术野显露不好的责任归罪于助手;不当的责怪会有负效应。 3.手术者不要忘记助手的存在和重要
赵磊 主任医师 北医三院 泌尿外科839人已读






